مراقبت از نوزاد در بیمارستان

تماس پوست با پوست در اتاق زایمان
آغاز برقراری پیوند عاطفی مادر و نوزاد در لحظه اول، بلافاصله پس از زایمان زمانی صورت میگیرد که تماس پوست با پوست بین مادر و نوزاد ایجاد گردد. در زایمانهای طبیعی بلافاصله بعد از خروج نوزاد، نوزاد را به صورت دمر روی شکم مادر قرار میدهند تا به صورت غریزی سینه های مادر را پیدا کند. در مادرانی هم که سزارین شده اند میتوان نوزاد را از کنار بدن مادر به مادر چسبانده و به سمت سینه های مادر هدایت کرد. اولین تماس پوست با پوست بین مادر و نوزاد سبب ایجاد آرامش برای مادر و کودک شده و سبب ایجاد جریان شیر بهتر برای مادر، تسهیل در برقراری ارتباط مادر و نوزاد، کاهش خستگی و دردهای ناشی از زایمان و اطمینان خاطر مادر از سلامت نوزاد خود میگردد. از طرفی سبب گرم نگه داشتن بدن نوزاد، تثبیت ضربان قلب، بهبود اکسیژن رسانی به مغز و کاهش بی تابی و گریه نوزاد و برخورداری نوزاد از آغوش میگردد.
اهمیت و مزایای تماس پوست با پوست برای نوزاد
وقتی مادری نوزادش را بغل میکند و چند دقیقهای او را برهنه در آغوش خود میگیرد یا در بغلش میخواباند، بدون اینکه بداند در حال تربیت کودکش است. تماس پوست به پوست مادر و نوزاد، مزایایی برای هر دو نفر شما دارد. برخی از این مزایا برای نوزاد شامل موارد زیر است:
- تثبیت ضربان قلب
- تنفس راحت
- بهبود سطح اکسیژنرسانی در بدن
- داشتن خواب راحت
- وزنگیری بهتر
- کاهش گریه
- تغذیۀ بهتر
- بهبود رشد مغز
همچنین مطالعات و تحقیقات نشان داده است که تماس پوست با پوست باعث بهبود خلقوخو، رشد رفتاری سالم نوزاد و تنظیم دمای مناسب بدن او خواهد شد.
مزایای تماس پوست با پوست برای مادر
غیر از مزایایی که این تماس مستقیم برای نوزادتان دارد، دیگر مزایای تماس پوست با پوست مادر و نوزاد برای مادران شامل موارد زیر است:
- شیردهی راحت و آسودهتر
- برقراری سریع پیوند عاطفی با نوزاد
- احساس صمیمیت با نوزاد
- جریان شیر بهتر
- کاهش استرس و نگرانی
- افزایش اعتماد به نفس در توانایی مراقبت از نوزاد
- اطمینان بیشتر شما از سلامت بودن نوزاد
- افزایش حس کنترل و مدیریت شرایط
به مرور تماس پوست به پوست با نوزاد برای شما عادیتر خواهد شد و این در آینده برای او و شما اثرهای بسیار مفیدی خواهد داشت. این لحظههای کوتاه که از اولین دقایق تولد نوزاد شروع میشود، نگاه کردن به چشمهای نوزاد و برقراری پیوند عاطفی و اعتمادش به شما، شروع رشد احساس و هوش او در تمام روابط اجتماعی و احساسی در سالهای بعد خواهد بود.

تماس پوست با پوست با نوزاد زودرس
نوزادانی که قبل از هفتۀ ۳۷ بارداری متولد میشوند، نیاز به قرار گرفتن در محیطی گرم و راحت، شبیه رحم مادر برای محفاظت و رشد دارند. گرم نگهداشتن نوزاد و حفظ درجه حرارت بدن، از مهمترین اقداماتی است که از مرگ و ناتوانی این نوزادان به شدت میکاهد. بنابراین نوزادان زودرس پس از تولد درون یک محفظهای شیشهای به نام انکوباتور قرار داده میشوند تا رشدشان کامل شود و شما میتوانید هنگامی که نوزادتان در بیمارستان است، شاهد مراحل رشد هر روز او باشید.
در آغوش گرفتن و تماس پوست با پوست مادر و نوزاد زودرس با روشی که مراقبت کانگورویی نام دارد، فرصتی برای ایجاد صمیمیت و احساس آمادگی برای نگهداری و مراقبت از کودک ایجاد خواهد کرد. روش کانگورویی یک روش مراقبتی برای نوزادان زودرس است که در آن بین نوزاد و مادر هر روز تا جای ممکن تماس پوست با پوست برقرار میشود. مراقبت به روش کانگورویی برای مادر و نوزادش تسکیندهنده و آرامشبخش است و این تماس میتواند او را تحریک به مکیدن و حتی جاری کردن بهتر شیر سینهها کند.





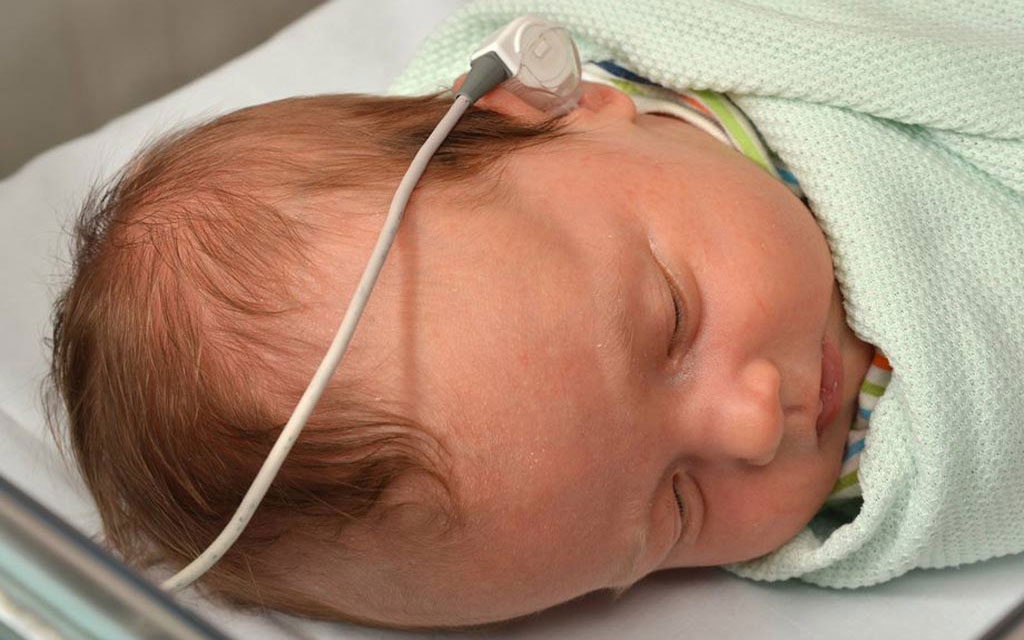


 در جدول زیر مهم ترین دلایل بروز کم شنوایی مادرزادی آورده شده است.
در جدول زیر مهم ترین دلایل بروز کم شنوایی مادرزادی آورده شده است.

