- تیر ۱۴۰۰ (۳۰)
- خرداد ۱۴۰۰ (۱۸)
-
۰۰/۰۴/۰۷علت کم پشت بودن موی کودکان چیست ؟
-
۰۰/۰۴/۰۷دلایل درد دور ناف در کودکان
-
۰۰/۰۴/۰۷سینوزیت
-
۰۰/۰۴/۰۷رنگ پوست کودک
-
۰۰/۰۴/۰۷رنگ موی کودک
عفونت گوش
چسب گوش
چسب گوش
تجمع مایع در گوش میانی (با درد و یا بدورن درد) می باشد که به نام اوتیت میانی با ترشح خوانده می شود.
غالبا، با یک عفونت گوش حاد و یا عفونت دستگاه تنفسی فوقانی همراه می شود.
مایع معمولا در عرض چند هفته از بین می رود.
به هر حال، اگر مایع چسبناک و ضخیم باشد، می تواند با شنوایی کودک تداخل ایجاد کند.
پس بهتر است نزد پزشک بروید تا با لوله ای مایع داخل گوش کودک را خارج کند.
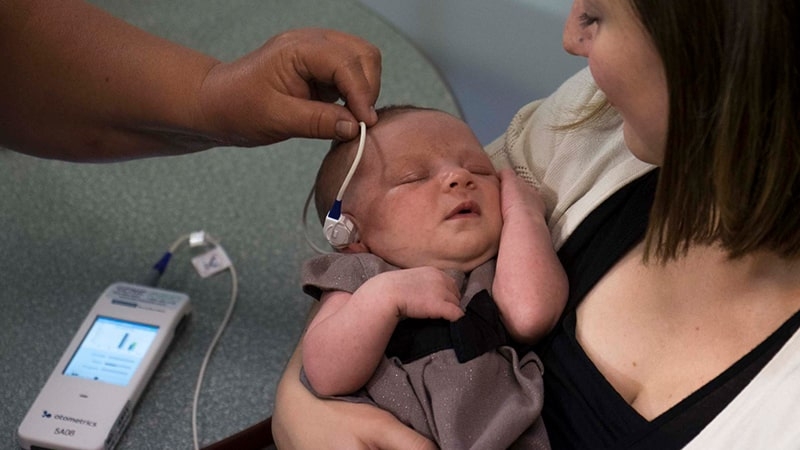
شنوائی سنجی نوزاد
شنوائی سنجی نوزاد

«غربالگری شنوایی» به معنای تأیید سلامت سیستم شنوایی نوزاد در بدو تولد و ردیابی مشکلات شنوایی در زمان مناسب جهت اقدام به موقع است. شیوع کاهش شنوایی متوسط و شدید یا فقدان شنوایی در نوزادان 1 تا 2 در هزار تولد زنده میباشد.کم شنوایی یکی از رایجترین اختلالات بعد از تولد است و در حدود ۱ الی ۲ درصد نوزادان دچار افت شنوایی هستند که باید قبل از یک ماهگی وجود کم شنوایی در آنها تشخیص داده شده و تا قبل از ۳ ماهگی نوع و میزان شدت کم شنوایی و تا ۶ ماهگی درمانهای مداخلهای و توانبخشی بر روی آنها انجام شود. (اخیراً توصیه می شود که سن طلایی برای دریافت وسایل کمک شنوایی و توانبخشی تا ۲ ماهگی است).
کودکانی که پیش از سن ۶ ماهگی مورد درمان قرار بگیرند، میتوانند تا زمان ورود به مهدکودک سایر مهارتها را نیز به خوبی فراگرفته و از هم سالان خود عقب نمانند. کودکانی که تا ۲ الی ۳ سالگی مورد درمان قرار نگیرند، ممکن است با مشکلات شنوایی، گفتاری، شناختی و اجتماعی روانی مواجه شوند
در سالهای اول زندگی، شنوایی نقش مهمی در رشد اجتماعی، عاطفی و شناختی کودک دارد.
بهطوریکه حتی کم شنوایی خفیف یا ملایم میتواند، رشد گفتار و زبان کودک را تحت تاثیر قرار دهد.
خوشبختانه در مواردی که کم شنوایی تا سه ماهگی تشخیص داده میشود، میتوان بر مشکلات شنوایی غلبه کرد.
انجام آزمونهای شنواییسنجی مانند تست OAE، تست ABR و ASSR در دوران نوزادی و تکرار آن بهطور مرتب در سالهای بعد خیلی مهم است.
چه زمانی بهتر است تست شنواییسنجی نوزاد انجام شود؟
بیشتر نوزادانی که با کم شنوایی متولد میشوند، با تست غربالگری شنوایی نوزادان (OAE و AABR) در بدو تولد تشخیص داده میشوند. اما در برخی از موارد، کم شنوایی بهدلایل مختلفی مانند عفونتها، ضربه و نویزهای خیلی بلند بعد از مدتی بروز میکند.
محققین معتقدند بین دوران نوزادی تا نوجوانی احتمال ابتلا به کم شنوایی بیشتر است. بنابراین انجام تست شنواییسنجی بهطور مرتب در دوران نوزادی و کودکی مهم هست.
اکنون، غربالگری شنوایی برای تمامی نوزادان قبل از ترخیص از بیمارستان انجام میشود. طبق برنامه تشخیص و مداخله زود هنگام (EHDI)، کم شنوایی دائمی کودک باید قبل از 3 ماهگی تشخیص داده شود و خدمات مداخلهای برای او تا قبل از 6 ماهگی انجام شود.
اگر برای نوزاد شما به هر دلیلی تست غربالگری شنوایی انجام نشده است، توصیه میشود که این تست در سه هفته اول برای او انجام شود. اگر نتیجه آزمون غربالگری منفی (fail) بود، بدین معنی نیست که کودک شما حتما مبتلا به کم شنوایی است. به علت اینکه وجود جرم یا مایع در گوش ممکن است نتیجه تست را تحت تاثیر قرار دهد. در این موارد اغلب دوباره تست تکرار میشود تا تشخیص اولیه تایید شود.
چنانچه نتیجه غربالگری شنوایی کودک شما منفی بود، انجام مجدد تست در ظرف 3 ماه مهم هست، برای اینکه بتوانیم درمان را بلافاصله شروع کنیم. درمان کم شنوایی اگر قبل از 6 ماهگی شروع شود، میتواند خیلی موثر باشد.
برای کودکانی که به نظر میرسد شنوایی طبیعی دارند، بهتر است در 6 ماهگی و یک سالگی و هر زمانی که نگرانی در این مورد وجود داشت، ارزیابی شنوایی انجام شود.
اگر به نظر میرسد که کودک شما مشکل شنوایی دارد، رشد گفتارش غیرطبیعی است یا گفتار کودک شما به سختی قابلفهم هست، حتما به پزشک مراجعه کنید.
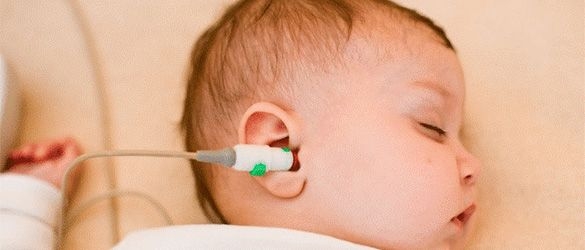
شنواییسنجی نوزادان و کودکان
برای ارزیابی شنوایی نوزادان و کودکان از چندین روش میتوان استفاده کرد، که بستگی به سن کودک، میزان رشد و وضعیت سلامتی کودک دارد. در شنواییسنجی (ادیومتری) رفتاری، شنواییشناس با دقت واکنش و پاسخ کودک به صداهایی مانند گفتار کالیبره شده و تُنهای خالص را بررسی میکند.
تُن خالص صدایی است که فرکانس مشخصی دارد، مانند یک نُت در کیبورد پیانو.
شنواییشناس میداندکه نوزاد چند ماهه بوسیله حرکت چشم یا چرخش سر به صدا پاسخ میدهد. کودک بزرگتر ممکن است در پاسخ به صدا یک قطعه اسباببازی را جابجا کند و کودک کودکستانی ممکن است دستش را بالا ببرد.
کودکان میتوانند، با فعالیتهایی مانند تشخیص تصویر یک کلمه یا تکرار آن کلمه به صداهای گفتاری پاسخ بدهند.
سایر آزمونها برای ارزیابی شنوایی نوزادان و کودکان
اگر نوزاد یا کودک شما به علت سن کمی که دارد، نتواند در شنواییسنجی رفتاری به صداها پاسخ دهد، یا به علت مشکلات رشدی یا پزشکی قادر به انجام این نوع تست شنوایی نباشد، شنواییشناس میتواند مشکلات شنوایی را با بررسی عملکرد گوش، عصبها و مغز بررسی کند.
آزمون گسیلهای صوتی گوش- تست OAE
در تست OAE بخشی از پاسخ گوش داخلی به صدا ارزیابی میشود. این تست بیشتر برای نوزادان و کودکانی انجام میشود که به دلیل سن کم ممکن است نتوانند به تست شنوایی رفتاری پاسخ دهند.
بیمارستانها و زایشگاهها از تست OAE یا AABR برای غربالگری شنوایی نوزادان استفاده میکنند.
تست OAE چیست؟
هنگامی که قسمت کوچکی از حلزون با صدای کلیک تحریک میشود، گسیلهای صوتی گوش منتشر میشوند. هنگامی که صدا حلزون را تحریک میکند، سلولهای موئی خارجی به ارتعاش در میآیند. این ارتعاش صدایی تقریباً غیرقابلشنیدن تولید میکند که به گوش میانی باز میگردد.
تست OAE چگونه انجام میشود؟
فوم نرم یا پروب (probe) پلاستیکی کوچکی در گوش کودک شما قرار میگیرد. کودک شما از طریق فوم نرم یا پروب پلاستیکی صداهای آهسته را خواهد شنید. سپس دستگاه انعکاسهای صوتی با شدت کم را که توسط گوش داخلی در پاسخ به صداهای آهسته منتشر میشود را ثبت میکند.
چگونه باید نوزاد خود را برای آزمون آماده کنم؟
کودک شما در طول این آزمایش لازم نیست بخوابد. بااینحال، برای این تست، کودک شما و هر کس که در اتاق است ، باید ساکت باشد.
تست OAE چقدر طول میکشد؟
طی چند دقیقه این تست انجام میشود.
نتیجه تست OAE
پاسخ بهصورت قبول (pass) یا رد (fail) است.
- پاسخ قبول (pass) تست OAE یا وجود گسیلهای صوتی مطابق با شنوایی طبیعی تا نزدیک به طبیعی است. بدین معنی که سلولهای موئی خارجی عملکرد مطلوبی دارند.
- پاسخ رد (fail) یا عدم وجود گسیلهای صوتی ممکن است نشانهای از یک مشکل باشد. آن میتواند کم شنوایی، جرم در گوش، وجود مایع یا عفونت در گوش میانی یا گوش داخلی ناهنجار باشد. این پاسخ نشان میدهد که تستهای بیشتری برای یافتن دلیل عدم وجود OAE و همچنین کم شنوایی احتمالی نیاز است.
اگر جواب تست غربالگری رد (fail) بود، تست معمولا دوباره انجام میشود. اگر نتیجه تست غربالگری دوباره رد (fail) بود، کودک برای ارزیابی کامل شنوایی به کلینیک شنوایی ارجاع داده میشود.
علل کاهش شنوایی حسی- عصبی در کودکان
علل کاهش شنوایی حسی- عصبی در کودکان
. مصرف داروهایی که موجب سمیت شنوایی میگردند.
2. مننژیت (عفونت پردههای مغزی)
3. زردی بالا (عدد زردی بالای 20)
4. تعویض خون
5. برخی عفونتهای مادرزادی مانند سرخجه
6. خفگی در حین زایمان
7. تومورها و درمانهای مربوطه
8. نمره آپگار پایین (که چندین عامل سلامتی را در یک و پنج دقیقه بعد از تولد مورد بررسی قرار میدهد).
9. بعضی از اختلالات ژنتیکی مانند سندرم داون
10. وزن زیر 1500 گرم در بدو تولد
11. بد شکلیهای سر و صورت و وجود زائده درگوش، فرورفتگی در اطراف گوش، انسداد کانال گوش، وجود سوراخهایی دراطراف گوش و...
12. بستری شدن بیش از 48 ساعت در بخش مراقبتهای ویژه نوزادان
13. سابقه ضربه به سر که منجر به بستری شدن شیرخوار گردد.
14. نوزاد حاصل از ازدواج فامیلی

کم شنوایی های بدو تولد می تواند مادرزادی و ارثی و یا اکتسابی باشند. این اعتقاد وجود دارد که علت نیمی از کم شنوایی های مادرزادی عوامل محیطی و ژنتیک می باشد. دلایل غیر ژنتیکی کم شنوایی مادرزادی به چند گروه تقسیم می شوند که شامل عوامل قبل از تولد ، حین تولد، پس از تولد و دلایل ناشناخته می باشند.
از عوامل قبل از تولد می توان به عفونت های مادرزادی اشاره کرد. به طوری که گفته می شود سیتومگالوویروس شایع ترین علت کم شنوایی غیرژنتیکی می باشد و نوع کم شنوایی آن عمیق و دوطرفه و پیشرونده است. هم چنین دیگر عفونت های خانواده TORCH شامل توکسوپلاسموزیس، سیفلیس، سرخک، و هرپس منجر به کم شنوایی مادرزادی می شوند .این عفونت های ویروسی طی دوران بارداری از مادر به جنین منتقل شده و باعث ایجاد کم شنوایی در نوزاد می شود.
عوامل حین تولد شامل وزن کم هنگام تولد، نارسایی تنفسی در بدو تولد، نارس بودن، نمره آپگار پایین و بیلی روبین بالا می باشد.
یکی از عوامل مهم کم شنوایی پس از تولد استفاده از داروهای آمینوگلیکوزید می باشد. آمینوگلیکوزید ها به طور معمول به عنوان آنتی بیوتیک برای نوزادانی که در بخش مراقبت های ویژه هستند استفاده می شود که به سیستم های شنوایی و تعادلی آسیب می زند. این داروها با مرگ سلول های مویی منجر به کم شنوایی غیرقابل برگشت می شوند.
عوامل محیطی نیز نقش مهمی در ایجاد کم شنوایی مادرزادی دارند. به عنوان مثال وجود نویز بالا در بخش مراقبت های ویژه نوزادان منجر به ایجاد کم شنوایی می شود. گزارش ها نشان می دهند که میزان بروز کم شنوایی متوسط تا شدید دوطرفه (بیشتر از 40 دسی بل) در نوزادانی که در بخش عادی نوزادان هستند به میزان 3-1 در هر 1000 نوزاد است در صورتی که این میزان برای نوزادانی که در بخش مراقبت های ویژه هستند به 4-2 در هر 100 نوزاد می رسد. انجام ABR غربالگری برای کودکانی که بیش از 5 روز در بخش مراقبت های ویژه بستری هستند ضروری است.
 در جدول زیر مهم ترین دلایل بروز کم شنوایی مادرزادی آورده شده است.
در جدول زیر مهم ترین دلایل بروز کم شنوایی مادرزادی آورده شده است.
| عوامل خطر ایجاد کم شنوایی مادرزادی |
| 1- سابقه خانوادگی کم شنوایی |
| 2- عفونت های مادرزادی |
| 3- ناهنجاری های سر و صورت |
| 4- وزن کمتر از 1500 گرم هنگام تولد |
| 5- بیلی روبین بالا در سرم خون که نیاز به تعویض خون داشته باشد. |
| 6- داروهای اتوتوکسیک ( آمینوگلیکوزید ها در دفعات متعدد یا به همراه داروهای ادرار آور) |
| 7- مننژیت باکتریال |
| 8- نمره آپگار پایین |
| 9- تهویه و اکسیژن رسانی مکانیکی برای بیشتر از 5 روز |
| 10- سندروم هایی که با کم شنوایی مادرزادی همراه هستند شامل سندروم های آشر، پندرد، جرول و لانگ نیلسن، نقص بیوتینیداز، رفسام، آلپورت، واردنبرگ، چارج، نوروفیبروماتوزیس و استئوپروزیس. |
علاوه بر این موارد، علت کم شنوایی می تواند ارثی یا در نتیجه جهش در یک ژن طی تکامل جنینی باشد.
حدود 50 درصد از نوزادان دارای کم شنوایی هیچ کدام از عوامل خطر ایجاد کم شنوایی را ندارند. بنابراین غربالگری شنوایی باید برای تمامی نوزادان متولد شده انجام شود.
کم شنوایی در نوزادان به 3 نوع تقسیم می شود. حسی عصبی، انتقالی و آمیخته. کم شنوایی انتقالی زمانی رخ می دهد که در مسیر انتقال صدا از محیط پیرامون به قسمت داخلی گوش، مانعی ایجاد شود. کم شنوایی حسی عصبی مربوط به مشکلات گوش داخلی و عصب تا مغز می باشد .
شایع ترین علت کم شنوایی انتقالی در کودکان که منجر به رد شدن در غربالگری می شود وجود مایع در گوش میانی یا کانال گوش است. به هنگام تولد کودک، حرکت در کانال زایمان منجر به خروج این مایع از گوش میانی می شود. در صورتی که این اتفاق به خوبی صوت نگیرد مایع از گوش خارج نشده و منجر به رد شدن در آزمون غربالگری شنوایی می شود. این مشکل پس از مدت کوتاهی برطرف می شود. دومین علت مشکل انتقالی که منجر به رد شدن در آزمون غرباگری می شود بدشکلی کانال گوش است که به آن آترزی مادرزادی گوش می گویند. نوع دیگر از مشکلات انتقالی میکروشیا نام دارد که به معنی کوچک بودن لاله گوش و گوش خارجی می باشد. میکروشیا در صورت همراهی با آترزی باعث رد در غربالگری شنوایی می شود. عدم تکامل گوش از انتقال موثر صدا جلوگیری کرده و باعث کم شنوایی انتقالی و رد در غربالگری می شود. از علل دیگر می توان بی حرکت شدن استخوانچه های گوش میانی را نام برد.
کم شنوایی حسی عصبی نیز می تواند منجر به رد شدن در غربالگری شود. کم شنوایی حسی عصبی در بدو تولد می تواند در اثر علل عفونی مانند سیتومگالوویروس، ویروس هرپس سیمپلکس، مننژیت یا سیفلیس مادرزادی باشد. هم چنین علت آن می تواند بدشکلی مادرزادی سیستم تعادلی یا شنوایی باشد. یکی دیگر از علل آن اختلال در تکامل عصب شنوایی است که به آن نوروپاتی شنوایی گفته می شود. اختلال در جریان خون به سمت عصب یا حلزون منجر به کم شنوایی حسی عصبی و رد شدن در آزمون غربالگری می شود. نارس بودن و زردی نیز از علل شایع آن به حساب می آیند. اکثر کم شنوایی های بدو تولد از نوع حسی عصبی هستند.
شیوع ناشنوایی مادرزادی

ناشنوایی یکی از شایعترین آنومالیهای بدو تولد است و به طور تقریبی بین 2-4 نوزاد از هر هزار تولد اتفاق میافتد.
توجه:
پیش از آنکه برنامه جامع جهانی غربالگری شنوایی اجرا شود، تستهای شنوایی تنها در نوزادانی انجام میشد که فاکتورهای خطر را داشتند، امّا مشخص شد حدود نیمی از موارد کری در نوزادانی اتفاق میافتد که هیچ ریسک فاکتوری ندارند.
نکته مهم:
شناسایی هر چه سریعتر نقصهای شنوایی از آسیبهای روانی- اجتماعی، گفتاری و یادگیری پیشگیری میکند.
تستهای مورد استفاده در غربالگری شنوایی نوزادان
- تست OAE :
تست گسیل صوتی گوش – Otoacoustic Emission(OAE)، پاسخهای آکوستیکی تولید شده توسط گوش داخلی (حلزون شنوایی) در واکنش به محرکهای صوتی را اندازهگیری میکند. تست OAE با قرار دادن یک پروب کوچک که شامل؛ یک میکروفون و یک بلندگوی کوچک است، در مجرای گوش خارجی انجام میگیرد. این تست زمانی انجام میشود که نوزاد در حالت خواب باشد. محرکهای صوتی از طریق بلندگو موجود در پروب به درون گوش ارسال میشود. زمانی که این محرکها، به اندام حلزونی شکل ((Cochlea) گوش داخلی میرسند، سبب ارتعاش سلولهای مویی خارجی میشوند که این به نوبه خود سبب تولید صدای بسیار ضعیفی میشود که برگشت این صدا به گوش خارجی، توسط میکروفون دستگاه OAE ثبت میشود. متخصصین شنواییسنج میتواند صداها را تشخیص داده و آنها را مورد بررسی قرار دهد. اگر صدایی ضبط شده باشد، میتوان نتیجه گرفت که نوزاد تست را پشت سر گذاشته است. مدت زمان انجام این تست بین ۵ تا ۸ دقیقه متغیر است
- تست ABR
به منظور پردازش صدا، پالسهای الکتریکی از طریق عصب، از گوش داخلی به ساقه مغز (قسمت تحتانی مغز) ارسال میشود. تست ABR – Auditory Brainstem Response پاسخ ساقه مغز را به صدا ارزیابی کرده و یکپارچگی سیستم شنوایی از گوش تا ساقه مغز را مورد بررسی قرار میدهد. برای انجام تست ABR، چهار الی پنج الکترود بر روی سر نوزاد قرار میگیرد و سپس از طریق پروب کوچکی که در مجرای گوش نوزاد قرار داده میشود، محرکهای مختلف صوتی به داخل گوش ارسال میشود. این محرکها باعث تحریک عصب شنوایی شده و پالسهای الکتریکی از طریق عصب به مغز منتقل میکند. فعالیتهای الکتریکی تولید شده توسط عصب، از طریق الکترودهایی که به سر نوزاد متصل است، ثبت شده و بصورت شکل موج، در کامپیوتر به نمایش در میآید. متخصص شنواییسنج میتواند محرکهای صوتی مختلف (تن خالص، کلیک و …) را در شدتهای متفاوت ایجاد کرده و از این طریق ضعیفترین شدت صوتی که نوزاد قادر به شنیدن آن است را تعیین کند.
در غربالگری شنوایی نوزادان، فقط از یک نوع محرک صوتی برای انجام تست ABR استفاده میشود که به آن «کلیک» گفته میشود. کلیک متشکل از چندین صدای مختلف (طیف فرکانسی گسترده) است که میتواند بصورت یکجا اطلاعات بیشتری را در ارتباط با سیستم شنوایی در اختیار شنواییسنج قرار دهد. محرک صوتی کلیک، عموماً در شدت صوتی بالا و پایین تولید میشود. اگر شکل موج مناسبی ثبت شود، نوزاد تست را با موفقیت سپری کرده است. برای انجام این تست نیز نوزاد باید در حالت خواب باشد. انجام تست ABR نسبت به تست OAE زمانبر بوده و در حدود ۱۵ دقیقه به طول میانجامد

اختلالات شنوایی از شایع ترین بیماری های حسی عصبی در انسان به حساب می آیند . 371 میلیون نفر در سراسر دنیا از اختلالات شنوایی رنج می برند.
تقریبا بیشتر از 50 درصد اختلالات شنوایی در نتیجه یک اختلال ژنتیکی ایجاد می شوند .(Hereditary Hearing Impairment (HHI)). ولی 40 تا 50 درصد از عوامل ایجاد کننده، اکتسابی هستند ، در اثر تولد زود تر از موقع، کمبود اکسیژن زمان تولد ، آلودگی های عفونی قبل و بعد از تولد ، دارو های که روی شنوایی و تعادل اثر می گذارند ایجاد می شوند.
میزان شیوع کم شنوایی حسی-عصبی دو طرفه شدید تا عمیق در جمعیت نوزادان در بخش مراقبت عادی ،1-4 درهر 1000 تولد زنده برآورد شده در حالی که این میزان در نوزادان بخش مراقبت ویژه 2/5 تا 4/6 در هر یکصد تولد برآورد گردیده است . (بررسی انجام شده طی غربالگری کم شنوایی نوزادان در ایران ). میزان ناشنوایی مختلط (> 35dB) 1/4 تا 3 در 1000 در امریکا و 1/4 تا 2/1 در اروپا تخمین زده می شود .
ناشنوایی به طور کلی به دو دسته تقسیم می شود :
ناشنوایی سندرومیک که همراه با سایر اختلالات دیده می شود تا به امروز بیش از 400 سندروم همراه با اختلال شنوایی شناسایی شده اند و نوع غیر سندرومیک که تنها مشکل ایجاد شده برای فرد اختلالات شنوایی می باشد . 80 درصد از اختلالات شنوایی ارثی از نوع غیر سندرومیک می باشد .
اختلال شنوایی براساس نوع به چهار مدل تقسیم می شود:
- اختلال شنوایی القایی (Conductive) که به دلیل اختلال در گوش خارجی و یا گوش میانی ایجاد می شود
- اختلال شنوایی حسی عصبی (Sensorineural) که به دلیل آسیب در گوش داخلی و یا اعصاب ایجاد می گردد.
- اختلال شنوایی مختلط (Mixed) که ترکیبی از دو فرم بالاست
- اختلال شنوایی مرکزی که به دلیل آسیب در عصب هشت و ساقه و قشر شنوایی مغز ایجاد شده است.
یکی دیگر از روشهای تقسیم بندی ناشنوایی ، تقسیم آن بر اساس زمان بروز می باشد که در این صورت به دو گروه تقسیم می شوند .
Prelingual (پیش زبانی) که ناشنوایی از زمان تولد وجود دارد و postlingual که بعد از تولد در اثر عوامل مختلف ایجاد می شود .
اختلال شنوایی را بر اساس الگوی توارث به 4 گروه تقسیم می شود .
اتوزومال غالب و اتوزومال مغلوب و وابسته بهx و میتوکندریایی . (شکل1)اتوزومال مغلوب سهمی حدود 80 درصد را در این بین به خودش اختصاص داده است.

شکل 1: تقسیم بندی اختلالات شنوایی
اختلالات شنوایی بر اساس میزان دریافت امواج صوتی نیز می توان تقسیم بندی کرد :
1 - mild (26-40 dB)
2 - Moderate (41-55 dB)
3 - Moderately severe (56-70 dB)
4 - Severe (71-90 dB)
5 – Profound (90 dB)
علل ایجاد اختلال شنوایی
1-علل اکتسابی اختلال شنوایی
از دست دادن شنوایی در کودکان به طور معمول ناشی از عفونتهای زایمان از ارگانیسمهای TORCH (یعنی توکسوپلاسموز، سرخجه، سیتومگالوویروس و هرپس) و یا عفونتهای پس از زایمان، به ویژه مننژیت باکتریایی ناشی می شود.
تشخیص از دست دادن شنوایی وابسته به CMV می تواند دشوار باشد، باید در طول 21 روز از زمان تولد انجام شود. اغلب می تواند ناشناخته باقی بماند اصولا همراه با از دست دادن شنوایی حسی عصبی نامتقارن و یا یکطرفه باشد.
با این حال، در کشورهای توسعه یافته، شایع ترین علل محیطی غیر ژنتیکی کاهش شنوایی مادرزادی، عفونت سیتومگالوویروس مادرزادی (cCMV) است. شیوع کلی آن در حدود 0.64٪ است. 10٪ از CMV همراه با علامت است که با یافته های شامل نقص عصبی (مرگ، تشنج، فلج مغزی)، نارسایی کبدی و بثورات خاص مشخص می شود. از دست دادن شنوایی حدود 50٪ افراد مبتلا به cCMV علامت دار را تحت تاثیر قرار می دهد. 90٪ باقی مانده از افراد با cCMV "بدون علامت" در نظر گرفته می شوند؛ از این موارد تا 15٪ کاهش شنوایی یک طرفه یا دو طرفه را ایجاد می کند. بنابراین، اکثر افراد مبتلا به کم شنوایی به علت cCMV به عنوان "بدون علامت" طبقه بندی می شوند.
افت شنوایی در بزرگسالان، اغلب به عوامل محیطی مربوط می شود، به احتمال زیاد، منعکس کننده تعاملات محیط و ژنتیک است که شایع ترین آنها از پیرگوشی و از بین رفتن شنوایی ناشی از سر و صدا است. اگرچه هر دو نوع آسیب شنوایی منعکس کننده تاثیر متقابل ژنها و محیط می باشند، اما تاکنون انواع مختلفی از ژن ها با این صفات شناسایی شده اند.
2- علل ژنتیک
شناسایی جایگاه های ژنی و ژنها در گیر در ایجاد اختلالات شنوایی از ابتدای دهه 90 آغاز شد . در دهه گذشته پیشرفت های چشمگیری در مورد نقشه کشی و شناسایی ژنهای درگیر در اختلالات شنوایی در جمعیت های مختلف در سراسر دنیا صورت گرفته است. اختلال شنوایی بیماری هتروژنی می باشد و ژنهای بسیاری در ایجاد آن درگیر هستند تا به امروز بیش از6000تغییر بیماری زا در بیش از 100 ژن (http://www.hereditaryhearingloss.org ) ایجاد کننده اختلالات شنوایی شناسایی شده اند
جایگاه های ژنی اختلال شنوایی غیرسندرومی با DFN مشخص می شوند و حرف B که نشان دهنده وراثت مغلوب است و حرف Aبرای وراثت غالب و X در وراثت وابسته به جنس و یک عدد که نشان دهنده شماره ژنی هست که برای آن ناحیه پیدا شده است.
شایعترین علت افت شنوایی شدید تا عمیق با وراثت اتوزوم مغلوب در اکثر جمعیتها، جهش ژن GJB2 است. تاثیر ژن در میزان ایجاد اختلال شنوایی با نژاد و قومیت ارتباط دارد شایع ترین علت کم شنوایی اتوزومال خفیف تا متوسط، جهش STRC است. البته این با توجه به نژادهای مختلف متفاوت است.
مراحل ارزیابی اختلال شنوایی
سابقه خانوادگی.: رسم سابقه خانوادگی تا سه نسل با توجه به خویشاوندان دیگر که دارای افت شنوایی هستند. مستند سازی یافته های مربوطه در بستگان می تواند از طریق بررسی مستقیم این افراد یا از طریق بررسی پرونده های پزشکی ، از جمله ادیوگرام، معاینات اتولوژیک و آزمایش ژنتیک مولکولی انجام شود.
معاینه بالینی.: تمام افراد مبتلا به کم شنوایی علل ناشناخته باید برای ویژگی های مرتبط با ناشنوایی سندرومی مورد بررسی قرار گیرند
شنوایی سنجی: وضعیت شنوایی را در هر سن تعیین می کند. افراد مبتلا به کم شنوائی پیشرونده باید برای سندرم آلپورت، سندرم Pendred و سندرم Stickler مورد ارزیابی قرار گیرند.
مشاوره ژنتیک:، فرایند ارائه اطلاعات مربوط به اختلال شنوایی، وراثت آن، و پیامدهای اختلالات ژنتیکی به افراد و خانواده ها است تا آنها بتوانند تصمیمات پزشکی و شخصی را به صورت آگاهانه بگیرند. بعلاوه به بررسی ارزیابی خطر ژنتیکی و استفاده از سابقه خانوادگی و آزمایش ژنتیک برای تشریح وضعیت ژنتیکی اعضای خانواده می پردازد.
تست های ژنتیک مولکولی: در سالهای گذشته این مرحله به صورت تست های تک ژنی انجام می شد درحالیکه در حال حاضر پنل های تشخیصی شامل ژنهای متعدد قابل استفاده وجود دارند.
CT یا MRI استخوان تمپورال: برای تشخیص ناهنجاری های گوش داخلی مخصوصا در افراد با افت شنوایی پیشرونده مفید است
تست جانبی: آزمایش های بیشتری از جمله ارزیابی قلب، کلیوی یا چشم پزشکی البته نیازی به انجام برای همه افراد نیست، مگر اینکه در مورد یافته های بالینی وجود داشته باشد یا نتایج آزمایش های ژنتیکی موجب نگرانی در مورد دخالت سیستم های دیگر بدن شود.
بهترین زمان برای آزمایشات ژنتیک :
زمان مناسب برای مشاوره ژنتیکی و بحث در دسترس بودن آزمایش قبل از اقدام به بارداری است.و در مورد افرادی که دارای اختلال شنوایی در افراد خانواده هستند بهتر است مراحل و ازمایشات ژنتیک ابتدا برروی فرد مبتلا انجام پذیرد. در مورد ازدواج افراد ناشنوا باید مشاوره و ازمایشات ژنتیک قبل از ازدواج انجام گیرد.